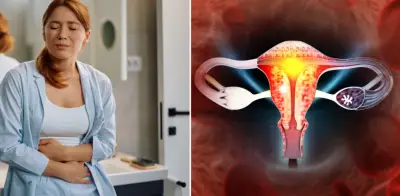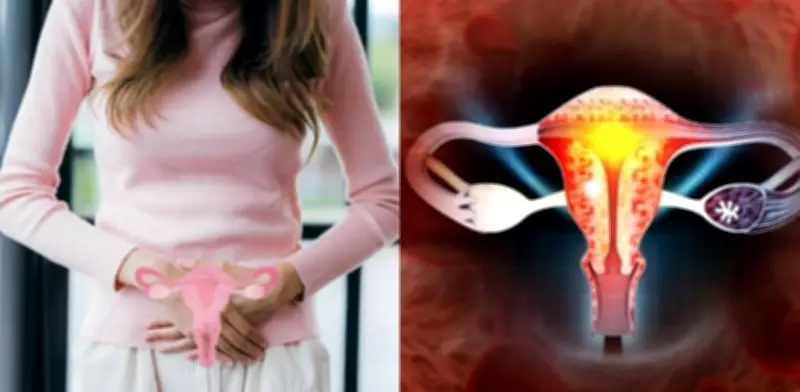
El panorama médico para millones de mujeres experimenta una transformación significativa tras el anuncio oficial de un cambio en la denominación de una de las afecciones más comunes. El Síndrome de Ovario Poliquístico (SOP) ha sido renombrado como Síndrome de Ovario Metabólico Poliendocrino (SMPO), una decisión que busca reflejar con mayor precisión la complejidad de esta condición que trasciende la salud reproductiva.
Según datos de la Organización Mundial de la Salud (OMS), esta patología impacta a entre el 10 % y el 13 % de la población femenina en edad fértil a nivel global, aunque se estima que el 70 % de las afectadas desconoce su diagnóstico. La nueva terminología científica busca evitar confusiones en los consultorios y facilitar la detección temprana de riesgos de diabetes e infertilidad.
Un enfoque integral para el diagnóstico del SMPO
La transición hacia el nombre SMPO responde a la necesidad de eliminar los malentendidos generados por la palabra 'poliquístico'. Durante décadas, se asoció la enfermedad exclusivamente con la presencia de quistes en los ovarios, lo cual es solo un síntoma posible y no una regla definitiva. La doctora Helena Teede, experta de la Universidad de Monash en Australia y autora principal de un artículo publicado recientemente por la revista The Lancet, explicó que la denominación anterior no era lo suficientemente descriptiva. Esta imprecisión ha llevado, según la especialista, a que se omitan diagnósticos y se apliquen tratamientos que no abordan la raíz del problema.
El artículo especializado destaca que el término 'poliendocrino' permite identificar la condición como una alteración del sistema de mensajería química del organismo. Esto significa que los efectos no se limitan a los órganos reproductores, sino que generan un impacto generalizado. La doctora Alla Vash-Margita, vinculada a la Facultad de Medicina de Yale, señaló en sus declaraciones que el nombre previo acarreaba mitos y estigmas, haciendo que las pacientes creyeran erróneamente que siempre debían presentar quistes de gran tamaño para estar enfermas. La nueva terminología pretende reducir el estigma y mejorar el acceso a tratamientos oportunos.
La conexión entre el sistema hormonal y los riesgos metabólicos a largo plazo
La evolución de las investigaciones ha permitido descubrir que lo que inicialmente se consideraba solo un trastorno reproductivo es, en realidad, un desajuste metabólico profundo. En la década de 1980, se estableció la relación directa entre esta condición y la resistencia a la insulina. La doctora Andrea Dunaif, del Icahn en Mount Sinai, aclaró en su informe 'Resistencia a la insulina y síndrome de ovario poliquístico' que cuando el cuerpo no responde de manera normal a la insulina, se ve obligado a producir más, y si no logra mantener ese ritmo, se desencadena la diabetes tipo 2.
Además del riesgo de diabetes, el SMPO está vinculado con un ligero incremento en los niveles de hormonas masculinas, lo que provoca ciclos menstruales irregulares, calvicie de patrón femenino y dificultades para concebir. Sin embargo, la investigación citada por The Lancet sugiere que los riesgos se extienden a enfermedades cardiovasculares, afecciones hepáticas y apnea del sueño. Incluso se han reportado asociaciones con problemas de salud mental como la depresión, la ansiedad y la dismorfia corporal, lo que refuerza la necesidad de un tratamiento multidisciplinario que no se limite únicamente al consultorio del ginecólogo.
Nuevas oportunidades para el tratamiento y la financiación en salud femenina
La colaboración de 56 organizaciones de pacientes y profesionales durante 14 años fue necesaria para formalizar este cambio. Rachel Morman, presidenta de la organización Verity PCOS UK, manifestó que esta modificación exige que la patología sea tomada con la seriedad que merece una condición de salud crónica y compleja. Se espera que, con un término que capture mejor la realidad física y mental de las pacientes, se abran puertas para obtener mayores fondos de investigación y una mejor cobertura por parte de los sistemas de seguros.
Finalmente, expertos como la doctora Christina Boots, de la Universidad Northwestern, recalcaron que la salud de las mujeres suele enfrentar déficits de financiación. Al reconocer que el SMPO abarca salud metabólica y mental, el nuevo nombre podría impulsar el desarrollo de terapias innovadoras. Aunque algunos especialistas consideran que el nombre aún podría perfeccionarse para incluir a personas con antecedentes familiares que presentan rasgos metabólicos sin tener ovarios, el consenso general es que este paso es fundamental para que las pacientes reciban la atención oportuna y adecuada que requieren para evitar complicaciones graves en el futuro.